Publié le 15 juin 2017Lecture 10 min
Les inhibiteurs de PCSK9 : pour quels patients ?
Sophie BÉLIARD, René VALERO APHM, Service de nutrition, maladies métaboliques et endocrinologie, CHU Conception, Marseille ; Aix-Marseille Université, Inserm UMR 1062, INRA UMR 1260, Faculté de médecine, Marseille
Le lien entre l’hypercholestérolémie et l’incidence des maladies cardiovasculaires (CV) n’est plus à démontrer. L’ère des biothérapies a permis le développement rapide de nouvelles molécules hypocholestérolémiantes très efficaces et bien tolérées : les anticorps anti-PCSK9 (Proprotein Convertase Subtilisin Kexin type 9).
Pourquoi de nouvelles stratégies hypocholestérolémiantes ?
Il existe un lien indéniable entre le taux plasmatique de LDL-cholestérol (LDL-C) et les maladies cardiovasculaires(1). L’ensemble des études de morbi-mortalité cardiovasculaire ayant comparé des traitements faisant baisser le taux de LDL-C vs placebo arrivent à la même conclusion : la baisse du LDL-C, quel que soit le traitement hypolipémiant utilisé, permet de diminuer les événements CV majeurs. Les essais randomisés avec les statines ont permis de conclure qu’une baisse de 1 mmol/l (0,4 g/l) de LDL-C sous statines diminue de 20 % les événements CV majeurs et de 12 % la mortalité d’origine CV(2).
De nouvelles recommandations sur la prise en charge des dyslipidémies viennent d’être publiées en France(3,4). Parmi les patients à risque CV élevé ou très élevé, certains maintiennent un taux de LDL-C au-dessus de l’objectif préconisé, soit parce que leur LDL-C de base est très élevé (comme dans l’hypercholestérolémie familiale génétique), soit parce qu’ils ne peuvent pas prendre de fortes doses de statines en raison des effets secondaires de ces dernières. Pour ces raisons, le développement de nouvelles thérapies hypocholestérolémiantes s’est fortement accéléré ces dernières années et ce sont les anticorps anti-PCSK9 qui sont les plus avancés. Après avoir été approuvés par les agences du médicament américaine (FDA) et européenne (EMA) en 2015, ils sont maintenant disponibles dans de nombreux pays (Belgique, Allemagne, Canada, etc.). En France, ils ne disposent pas encore d’AMM, leur coût étant un frein actuel à leur remboursement par la Sécurité sociale.
Rationnel de l’inhibition de PCSK9 à visée hypocholestérolémiante
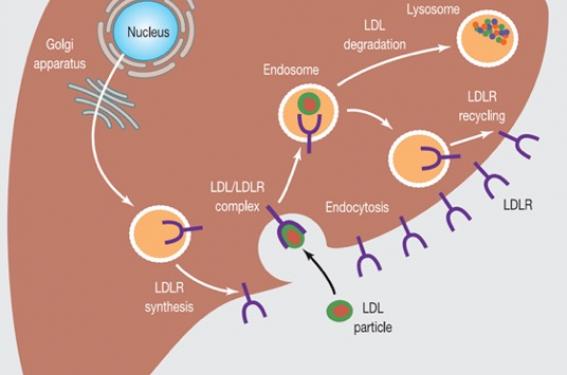
PCSK9 est une protéine existant sous forme intra- et extracellulaire (donc circulante). Elle est synthétisée par plusieurs organes (foie, intestin, rein principalement) mais sécrétée uniquement par le foie. PCSK9 sous sa forme circulante se lie au récepteur des LDL (LDL-R) des hépatocytes et entraîne la dégradation lysosomale de ce dernier. PCSK9 diminue ainsi le nombre de LDL-R à la surface hépatocytaire et donc l’épuration plasmatique des LDL. Par conséquent, les stratégies d’inhibition de PCSK9 permettent d’augmenter le nombre de LDL-R sur les hépatocytes, responsable d’une augmentation du catabolisme du LDL-C. De façon très intéressante, les statines et les inhibiteurs de PCSK9 ont un effet hypocholestérolémiant synergique. En effet, les statines augmentent la transcription et la sécrétion de PCSK9 (via le facteur de transcription SREBP-2), ce qui explique leur effet limitant. Par conséquent, inhiber PCSK9 chez des patients traités par statines est une stratégie très pertinente et efficace (figure 1).
Figure 1. Rôle du PCSK9 dans la régulation hépatocytaire au LDL. A. Synthèse et recyclage du LDL-R. B. Synthèse et sécrétion du PCSK9 et ses effets sur le LDL-R (la liaison de PCSK9 au LDL-R entraîne son internalisation et sa dégradation lyposomale, diminuant le nombre de LDL-R en surface hépatocytaire). C. Mécanisme d’action synergique des statines et des anticorps anti-PCSK9 (mAb). Avec l’aimable prêt de Michel Farnier (Arch Cardiovasc Dis 2014).
Plusieurs stratégies d’inhibition de PCSK9 ont été développées et testées ces dernières années :
- une stratégie d’inhibition de la forme circulante de PCSK9 grâce à des anticorps dirigés contre PCSK9 ou des adnectines (peptides mimétiques se liant de façon compétitive au LDL-R) ;
- une stratégie d’inhibition intracellulaire grâce à des siRNA ou des oligonucléotides antisens (développement stoppé à cause d’effets secondaires [tubulopathies rénales]) ;
- une stratégie d’inhibition de PCSK9 de type vaccinale (par immunisation progressive avec des épitopes antigéniques).
Cependant, ce sont les anticorps anti-PCSK9 qui sont les plus avancés dans le développement et 2 molécules : l’alirocumab (Praluent®, Sanofi) et l’évolocumab (Repatha®, Amgen) sont disponibles dans de nombreux pays sous la forme d’injections sous-cutanées toutes les 2 ou 4 semaines. En France, certains patients en bénéficient dans le cadre de protocoles de recherche clinique.
Efficacité des inhibiteurs de PCSK9
Efficacité sur la baisse du LDL-C
L’efficacité des 2 inhibiteurs de PCSK9 sur la baisse du LDL-C a été étudiée dans plusieurs essais cliniques lors de leur développement. Les principales études de phase 3 randomisées en double aveugle versus placebo sont résumées dans les tableaux 1 et 2(5). Au-delà de cette baisse très importante du LDL-C, les anticorps anti-PCSK9 ont un effet d’élévation du HDL-C (entre +6 à 7 %), de baisse de la Lp(a) (autour de 25 %)(6) ainsi qu’une baisse des triglycérides variable selon les études.
HC : hypercholestérolémie ; HeFH : hypercholestérolémie familiale hétérozygote ; MCV : maladie cardiovasculaire ; /mois : injection sous-cutanée/mois ; /q2w : injection sous-cutanée/2 semaines ; RCV : risque cardiovasculaire ; TH : traitement hypolipémiant.
HC : hypercholestérolémie ; heFH : hypercholestérolémie familiale hétérozygote ; hoFH : hypercholestérolémie familiale homozygote ; RCV : risque cardiovasculaire ; SC : souscutané ; TH : traitement hypolipémiant.
Efficacité sur la plaque d’athérome
L’étude GLAGOV randomisée, en double aveugle, contrôlée vs placebo a montré, chez 968 patients sous statine présentant au moins une plaque coronarienne ≥ 20 % lors d’une coronarographie et une plaque ≤ 50 % pour le suivi par échographie vasculaire intraluminale, une baisse significative du volume de la plaque de 0,95 % dans le groupe évolocumab vs une augmentation de 0,05 % dans le groupe placebo et une régression de plaque significativement plus fréquente dans le groupe évolocumab vs placebo (64,3 % vs 48,9 % des patients)(7).
Efficacité cardiovasculaire
Des données sur l’effet cardiovasculaire des inhibiteurs de PCSK9 sont maintenant disponibles. Les études OSLER-1 et OSLER-2, ouvertes randomisées contrôlées ayant inclus 4 465 patients ont montré dans une analyse préspécifiée exploratoire, une réduction significative des événements cardiovasculaires (incluant : décès ; événements coronariens : IDM, angor instable avec hospitalisation ou revascularisation ; événements cérébrovasculaires : AVC ou accident ischémique transitoire ; insuffisance cardiaque avec hospitalisation) de 53 % à 1 an dans le groupe évolocumab plus traitement standard vs traitement standard(8).
L’étude ODYSSEY LONG TERM, randomisée en double aveugle contrôlée vs placebo a montré, dans une analyse post-hoc chez des patients à haut risque cardiovasculaire sous traitement hypolipémiant, une réduction significative de 48 % sur un suivi de 80 semaines des événements cardiovasculaires majeurs (décès coronariens ; IDM non fatal ; AVC ischémique fatal on non fatal ; angor instable avec hospitalisation) dans le groupe alirocumab vs placebo(9).
Deux métaanalyses réalisées à partir de certaines études de phases 2 et 3 randomisées, contrôlées des inhibiteurs de PCSK9 (alirocumab et évolocumab) ont montré : pour la 1re, incluant 10 159 patients, une baisse significative de 55 % de la mortalité totale, de 51 % des IDM, ainsi qu’une baisse non significative de 50 % de la mortalité cardiovasculaire (p = 0,084) et de 39 % des angors instables (p = 0,676)(6) ; pour la 2e, qui a inclus 13 083 patients, une baisse significative de la mortalité totale de 57 %, ainsi qu’une baisse non significative de la mortalité cardiovasculaire (p = 0,1) et des événements cardiovasculaires majeurs (p = 0,07) dans le groupe inhibiteurs de PCSK9(10). Les limites de ces études proviennent principalement du faible nombre d’événements cardiovasculaires et de décès.
Les études randomisées, en double aveugle, contrôlées vs placebo de suivi de la morbi-mortalité cardiovasculaire doivent apporter les éléments de preuve d’un rôle des inhibiteurs de PCSK9 dans l’incidence des événements cardiovasculaires. L’étude ODYSSEY-OUTCOMES (alirocumab) est en cours. L’étude FOURIER vient d’être publiée. Elle montre chez 27 564 patients en prévention secondaire, avec un LDL-C ≥ 0,7 g/l ou un non-HDL-C ≥ 1 g/l sous statine ± ézétimibe, une réduction significative de 15 % des événements cardiovasculaires (associant : décès cardiovasculaires ; IDM ; AVC ; angor instable avec hospitalisation ; revascularisation coronaire) et de 20 % des événements cardiovasculaires majeurs (associant : décès cardiovasculaires ; IDM ; AVC) dans le groupe évolocumab vs placebo(11).
Données de sécurité des anticorps anti-PCSK9
Nous disposons actuellement des données de sécurité avec l’alirocumab et l’évolocumab sur une période supérieure à 6 ans d’exposition médicamenteuse. Deux types d’effets secondaires ont été surveillés : les effets secondaires aux anticorps eux-mêmes (apparition d’anticorps bloquant les anticorps anti-PCSK9 ; les maladies autoimmunes) et les effets secondaires à la baisse du taux de cholestérol et/ou à l’augmentation du nombre de LDL-R (possiblement les douleurs musculaires, le diabète, les désordres neurocognitifs, la malabsorption des vitamines liposolubles, la diminution des hormones stéroïdes).
Globalement, ces molécules ont toutes les deux une tolérance similaire et elles sont très bien tolérées. L’alirocumab et l’évolocumab étant entièrement humanisés, il n’y a pas eu d’apparition d’anticorps bloquants dirigés contre ces molécules. Il n’y a pas eu non plus d’augmentation de maladies autoimmunes. Les patients sous alirocumab ou évolocumab peuvent avoir des taux de LDL-C très bas, parfois < 0,25 g/l. Les études du sous-groupe des patients avec LDL-C < 0,25 g/l sont rassurantes, et il n’y avait pas plus d’effets secondaires dans les groupes exposés, comparés aux groupes non exposés, en particulier pas de différence de taux de vitamines liposolubles ni d’hormones stéroïdiennes. Deux études qui ont évalué l’apparition de nouveaux cas de diabète, l’une avec l’alirocumab et l’autre avec l’évolocumab, n’ont pas retrouvé d’augmentation de nouveaux cas de diabète ou de détérioration de la glycémie chez les patients exposés.
Dans l’étude ODYSSEY LONG TERM, il n’y a pas eu globalement davantage d’effets secondaires dans le groupe exposé à l’alirocumab comparativement au groupe placebo. Cependant, une augmentation minime mais significative de myalgies (5,4 % dans le groupe alirocumab vs 2,9 % dans le groupe placebo, p = 0,006) a été observée sous alirocumab(9). Les données poolées d’efficacité et de sécurité de l’évolocumab (6 000 patients inclus dans des phases 2, 3 et un an de phase d’extension en ouvert) ont été évaluées dans le programme PROFICIO(12). Les résultats sont rassurants puisqu’il n’y a pas eu plus d’effets secondaires dans le groupe exposé que dans le groupe placebo.
Une tendance à une augmentation (non significative) de désordres neuro-cognitifs a été rapportée par les patients exposés aux 2 anticorps anti-PCSK9 (1,2 % dans le groupe alirocumab vs 0,5 % dans le groupe placebo ; 0,5 % dans le groupe évolocumab vs 0,3 % dans le groupe placebo), ce qui a conduit la FDA à demander aux laboratoires Sanofi et Amgen de mener une étude dédiée à l’évaluation neuro-cognitive des patients exposés à leurs produits. L’étude EBBINGHAUS évaluant l’état neuro-cognitif par différents tests dédiés chez des patients traités par évolocumab a récemment été présentée à l’ACC (mars 2017). Il n’y a pas eu plus d’anomalies neuro-cognitives décrites dans le groupe exposé vs le groupe non exposé, mais l’étude n’a duré que 2 ans. Des études plus longues seront probablement nécessaires.
En ce qui concerne la tolérance locale, il n’y a pas d’augmentation de réactions au site d’injection avec l’un comme l’autre des produits(9,12).
Les indications
L’alirocumab est indiqué en Europe (EMA), chez l’adulte présentant une hypercholestérolémie primaire (hétérozygote familiale et non familiale) ou une dyslipidémie mixte, en complément d’un régime alimentaire :
- en association avec une statine seule ou une statine avec d’autres thérapies hypolipémiantes chez les patients ne pouvant atteindre leur objectif de LDL-C, sous statine à dose maximale tolérée ;
- ou seul ou en association avec d’autres thérapies hypolipémiantes chez les patients intolérants aux statines, ou chez qui les statines sont contre-indiquées.
Aux États-Unis (FDA), il est indiqué chez l’adulte présentant une hypercholestérolémie familiale hétérozygote ou une maladie cardiovasculaire athéromateuse clinique, qui nécessite une baisse additionnelle du LDL-C en association à la diététique et au traitement maximal toléré de statine.
L’évolocumab est indiqué en Europe (EMA) chez l’adulte présentant une hypercholestérolémie primaire (hétérozygote familiale et non familiale) ou une dyslipidémie mixte, en complément d’un régime alimentaire :
- en association avec une statine seule ou une statine avec d’autres thérapies hypolipémiantes chez les patients ne pouvant atteindre les objectifs de LDL-C, sous statine à dose maximale tolérée ;
- ou seul ou en association avec d’autres thérapies hypolipémiantes chez les patients intolérants aux statines, ou chez qui les statines sont contre-indiquées.
Chez l’adulte et l’adolescent à partir de 12 ans présentant une hypercholestérolémie familiale homozygote en association avec d’autres thérapies hypolipémiantes.
Aux États-Unis (FDA), il est indiqué chez l’adulte présentant une hypercholestérolémie familiale hétérozygote ou une maladie cardiovasculaire athéromateuse clinique, qui nécessite une baisse additionnelle du LDL-C : en association à la diététique et au traitement maximal toléré de statine.
Chez le patient présentant une hypercholestérolémie familiale homozygote qui nécessite une baisse additionnelle du LDL-C en association à la diététique et aux autres thérapeutiques hypocholestérolémiantes (statine, ézétimibe, LDL-aphérèses).
Pour quels patients ?
Au-delà des indications définies par les autorités de santé européenne (EMA) et américaine (FDA) permettant leur utilisation dans de nombreux pays mais pas encore en France, et compte tenu du coût de ces nouveaux traitements et des contraintes budgétaires des divers systèmes de santé, plusieurs groupes d’experts ont essayé de définir des groupes de patients pouvant bénéficier du meilleur rapport coût/efficacité de ces traitements (tableau 3)(13). Il est à noter que ces recommandations ont été publiées avant les résultats de l’étude de suivi cardiovasculaire FOURIER.
FDRCV : facteur de risque cardiovasculaire ; HC : hypercholestérolémie ; heFH : hypercholestérolémie familiale hétérozygote ; hoFH : hypercholestérolémie familiale homozygote ; MCV : maladie cardiovasculaire ; RCV : risque cardiovasculaire ; TH : traitement hypolipémiant.
Conclusion
Les anticorps anti-PCSK9 (alirocumab et évolocumab) représentent une classe thérapeutique prometteuse, très efficace dans la baisse du LDL-C.
Les données actuelles indiquent un bon profil de sécurité et de tolérance et des résultats positifs en termes de prévention des événements cardiovasculaires.
Au-delà des indications précisées par les agences de santé européenne (EMA) et américaine (FDA), des sociétés savantes ont proposé des recommandations visant à traiter des groupes de patients avec le meilleur rapport coût/efficacité.
Nous sommes en France toujours dans l’attente d’une autorisation de mise sur le marché.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :