Publié le 31 jan 2012Lecture 13 min
Diabète et cœur - Revascularisation chirurgicale des artères coronaires chez le patient diabétique
B. MARCHEIX, M. GAUTIER, Hôpital Rangueil, Toulouse
Le diabète est un puissant facteur de risque de la maladie coronaire. Le risque de développer une coronaropathie est multiplié par 3 à 5 chez les patients diabétiques. Si les avancées techniques de la cardiologie interventionnelle sont souvent mises en avant, la chirurgie a également su progresser et s’adapter aux coronaropathies actuelles. La revascularisation myocardique chirurgicale par pontage reste, aujourd’hui, le traitement de référence de la maladie coronaire chronique pour les patients diabétiques tritronculaires ou présentant une lésion du tronc commun gauche.
Dans les pays occidentaux, le nombre de patients diabétiques pris en charge en chirurgie cardiaque augmente d’années en années. Ces patients représentent environ 30 % des patients opérés de pontages coronaires avec une large prédominance des patients diabétiques de type 2.
Particularités anatomiques des patients diabétiques
Les lésions coronaires sont plus diffuses et plus sévères chez les patients diabétiques.
La proportion de patients tritronculaires ou présentant une lésion du tronc commun gauche est plus importante (figure 1). Les diamètres luminaux des lits d’aval sont plus faibles. On note également plus d’occlusions chroniques des artères coronaires. Il semblerait que les capacités à développer des réseaux artériels collatéraux soient altérées chez les diabétiques. Enfin, la sévérité des lésions observées semble proportionnelle à la sévérité du diabète et à son ancienneté.
Ces particularités permettent de comprendre le défi technique de la revascularisation de la coronaropathie du diabétique quelle que soit la technique choisie ainsi que le pronostic plus péjoratif observé chez les patients diabétiques.
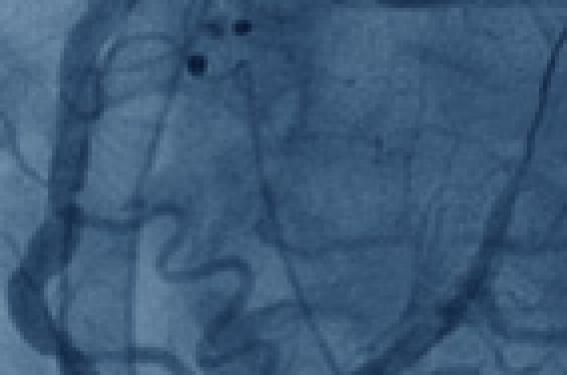
Figure 1. Angiocoronarographie : lésions tritronculaires chez un patient diabétique. A : sténose serrée de l’IVA ostiale (flèche jaune), de l’ostium de la 1re diagonale (flèche verte), occlusion de l’IVA (flèche rouge). B : sténose de l’IVA ostiale (flèche jaune), sténose longue de la bissectrice (flèche orange). C : infiltration diffuse de la coronaire droite avec une sténose serrée du 3e segment de la coronaire droite.
Retentissement de la maladie coronaire et comorbidités
Le retentissement de la coronaropathie sur le statut fonctionnel et la fonction ventriculaire gauche est significativement plus marqué dans la population diabétique.
En termes de comorbidités, outre l’association possible du diabète à d’autres facteurs de risque cardiovasculaire, à des troubles métaboliques ou hématologiques (hyperglycémie, insulinorésistance, syndrome inflammatoire, dysfonction endothéliale et plaquettaire), le retentissement du diabète sur d’autres organes par des mécanismes macro- ou microcirculatoires doit être pris en considération car il conditionne en partie le risque opératoire.
L’insuffisance rénale, les lésions athéromateuses des troncs supra-aortiques, des artères digestives ou des membres inférieurs sont des paramètres fondamentaux à dépister de façon systématique avant d’envisager une revascularisation chirurgicale par pontage.
Indications opératoires1-3
Les indications de revascularisation coronaire par pontage sont les mêmes que pour les patients non diabétiques. Le diabète étant un facteur de risque important de resténose après angioplastie, il est donc logiquement recommandé de privilégier à chaque fois que possible une prise en charge chirurgicale (recommandation de classe IIa).
Schématiquement, les patients sont classés en fonction de la symptomatologie (syndrome coronaire aigu, angor stable, ischémie silencieuse) puis en fonction des lésions anatomiques : mono-, bi- ou tritronculaires en fonction du nombre de troncs artériels atteints.
Les syndromes coronaires aigus (SCA) avec élévation du segment ST sont quasiment toujours du domaine de la revascularisation par angioplastie afin de traiter le plus rapidement possible la lésion coupable.
En dehors du contexte de l’urgence, la revascularisation des lésions coronaires révélée par un angor stable ou une ischémie silencieuse est recommandée (classe I) afin d’améliorer le pronostic en cas de sténose du tronc commun gauche ≥ 50 %, en cas de sténose serrée de l’IVA proximale, en cas de lésion bi- ou tritronculaire avec altération de la fraction d’éjection ventriculaire gauche ou en cas d’ischémie étendue à > 10 % du ventricule gauche.
Les patients mono- ou bitronculaires sont plutôt des candidats à une angioplastie, la chirurgie n’étant proposée qu’en cas d’impossibilités techniques, d’angioplastie considérée à risque, d’échec ou de resténose.
Pour les patients bitronculaires présentant une lésion de l’IVA proximale, les patients tritronculaires ou les patients présentant une sténose du tronc commun gauche, la revascularisation chirurgicale par pontage est la technique de revascularisation de choix en particulier pour les patients diabétiques (tableau).
Les recommandations européennes1 et américaines2 fixent les orientations d’une prise en charge moderne prenant en compte les progrès techniques de la cardiologie et de la chirurgie.
En pratique
L’orientation d’un patient vers telle ou telle technique doit, aujourd’hui, reposer sur une discussion au sein d’une « heart team » (cardiologue, chirurgien cardiaque, anesthésiste-réanimateur) qui met en balance non seulement des critères anatomiques observés sur la coronarographie mais également le risque des techniques envisagées (angioplastie et pontages) et les résultats prévisibles à moyen et à long termes des différentes possibilités thérapeutiques afin de choisir la technique la plus adaptée pour chaque patient (figure 2)2.
Figure 2. Éléments du choix du mode de revascularisation au sein de la « heart team » (adapté de4).
Évaluation du risque opératoire
Le risque de mortalité opératoire ou de survenue de complications peut être évalué avant l’intervention. Si l’impression clinique et des paramètres subjectifs entrent en ligne de compte, en particulier la « fragilité » physiologique des patients âgés, des scores d’évaluation objective du risque opératoire sont à notre disposition. Les principaux scores sont l’EuroScore, le score de Parsonnet ou le score STS (Society of Thoracic Surgery). Des calculateurs sont facilement accessibles sur Internet.
Le plus simple d’utilisation est l’EuroScore. Le plus détaillé est le score STS. Il permet non seulement de prévoir le risque de décès péri-opératoire mais également la survenue de complications (séjour prolongé en réanimation, ventilation mécanique prolongée, accident neurologique, infection du site opératoire, insuffisance rénale).
Bilan préopératoire
La standardisation des bilans préopératoires fait partie des améliorations significatives de la prise en charge des patients en chirurgie cardiaque. Chez le patient diabétique, une attention toute particulière doit être portée sur l’évaluation de la fonction rénale, des troncs supra-aortiques et des artères des membres inférieurs.
Gestion des traitements en préopératoire
L’aspirine, les bêtabloquants, les inhibiteurs calciques et les dérivés nitrés ne doivent pas être interrompus avant une chirurgie coronaire. Les antivitamines K sont à interrompre environ 5 jours avant la chirurgie et relayés par une anticoagulation parentérale par héparine. Le clopidogrel ou le prasugrel sont à interrompre au moins 5 jours avant l’intervention. Une chirurgie sous double antiagrégation plaquettaire n’est envisagée qu’en cas de chirurgie urgente ou de mise en place récente d’un stent actif. Les antidiabétiques oraux, les inhibiteurs de l’enzyme de conversion ou les inhibiteurs de l’angiotensine II sont à interrompre 48 heures avant l’intervention et sont remplacés par d’autres classes thérapeutiques, puis repris 24 à 48 heures après l’intervention.
Technique opératoire
Greffons utilisés
Les greffons mammaires internes sont les greffons de choix. Ces artères peuvent être prélevées de chaque côté du sternum. Leurs principaux avantages sont leur structure pariétale qui semble les préserver de la maladie athéromateuse et leurs excellents taux de perméabilité, supérieurs à tous les autres greffons soit 90 à 95 % à 10 ans. Le pontage mammaire interne gauche pédiculé (c’est-à-dire en préservant la naissance de l’artère mammaire interne gauche sur l’artère sous-clavière) sur IVA est clairement associé à une amélioration de la survie et à une réduction de la survenue d’événements cardiaques. Ce pontage est quasi incontournable. L’intérêt d’utiliser un second greffon mammaire interne n’a pas été démontré par des études randomisées ou multicentriques. Néanmoins, l’intérêt d’utiliser deux greffons mammaires est reconnu par la plupart des chirurgiens avec une diminution des événements cardiaques, une amélioration de la survie à 10 ans et une diminution du taux de revascularisation itérative démontrée par des études monocentriques.
La principale limitation pour l’utilisation de deux greffons mammaires est une majoration du risque d’infection du site opératoire, en particulier chez les diabétiques. Les femmes âgées, obèses ou encore les insuffisants respiratoires sont également à risque. L’association de ces facteurs de risque est particulièrement délétère en termes de risque infectieux.
Le greffon veineux saphène interne inversé est le greffon le plus anciennement utilisé. Il est prélevé à la face interne de la jambe. Il est important de prêter attention aux antécédents de thrombose veineuse profonde, à une insuffisance veineuse superficielle ou à une éventuelle artériopathie des membres inférieurs qui pourrait empêcher ou ralentir la cicatrisation. Ces greffons pourraient également être nécessaires à une revascularisation distale ultérieure du membre inférieur. Ils sont simples et rapides à prélever. Leur manipulation est aisée. Le principal problème est leur perméabilité à moyen et à long terme puisque 50 % des greffons veineux sont occlus à 10 ans. Les 50 % restants présentent des lésions chroniques de « maladie du greffon ». Le diabète semble accélérer et augmenter leur dégradation dans le temps.
Les artères radiales sont également utilisables après avoir vérifié la perméabilité de l’artère cubitale homolatérale et des arcades palmaires (manœuvre de Allen). Ces greffons ne doivent pas être considérés comme équivalents aux greffons mammaires. Leurs taux de perméabilité varient d’une étude à une autre avec, en moyenne, une perméabilité finalement proche de celle des greffons veineux. Les artères épigastriques ou les artères gastroépiploïques ne sont plus que très rarement utilisées. Les veines des membres supérieurs ne doivent pas être utilisées. Il n’existe, aujourd’hui, aucun matériel prothétique utilisable pour la revascularisation des artères coronaires.
Déroulement de l’intervention sous circulation extracorporelle
L’anesthésie générale, la mise en place de voies veineuses périphérique et centrale et d’un cathéter artériel sont incontournables. La mise en place d’un cathéter de Swan-Ganz et d’une sonde d’échographie transœsophagienne est à discuter au cas par cas.
Le premier temps opératoire est le prélèvement des greffons. Après héparinisation, le patient est ensuite placé sous circulation extracorporelle, le cœur est arrêté et protégé par infusion de cardioplégie. Les anas-tomoses sur les vaisseaux coronaires sont appelées anas-tomoses distales (figure 3). Le calibre moyen des vaisseaux pontés est de 2 à 3 mm. Les anastomoses de greffons libres sur l’aorte ascendante sont appelées anastomoses proximales. Différents montages sont possibles en fonction des lésions observées et du patient (figure 4). Une fois, ces anastomoses réalisées, la circulation extracorporelle est progressivement sevrée puis stoppée. L’héparine est antagonisée par le sulfate de protamine.
Figure 3. Technique de suture pour anastomoses distales (anastomose terminolatérale).
Figure 4. Exemples de montages chirurgicaux couramment utilisés. A : pontage mammaire interne gauche pédiculé sur IVA, pontages veineux sur la Latérale et sur l’IVP. B : pontage mammaire interne gauche pédiculé sur l’IVA, pontage mammaire interne droit pédiculé sur la Latérale (passage rétro-aortique), pontages veineux sur diagonale et IVP. C : pontage mammaire interne gauche pédiculé sur diagonale et IVA, pontage mammaire interne droit (greffon libre) en Y sur mammaire interne gauche sur la latérale et la RVP. D : pontage mammaire interne gauche sur l’IVA, mammaire interne droite divisée en 2 greffons, l’un en Y sur l’artère mammaire interne gauche à destination de la Latérale et l’autre en greffon libre sur le 3e segment de la coronaire droite.
Avancées techniques
Outre la meilleure connaissance des greffons artériels, les progrès des techniques microchirurgicales avec la généralisation de l’utilisation de lunettes grossissantes et d’éclairage adéquat, les principales avancées concernent la circulation extracorporelle pour laquelle le maître mot est aujourd’hui « biocompatibilité ». À peu près toutes les composantes de la CEC ont connu des améliorations substantielles permettant une meilleure tolérance : oxygénateurs, circuits enduits par des analogues de l’héparine, stratégies de protection myocardique… Tous ces progrès ont permis une réelle adaptation de la chirurgie aux populations actuelles avec une amélioration progressive des résultats au cours des dernières décennies alors même que la population chirurgicale devenait de plus en plus âgée et polypathologique.
Prise en charge per- et postopératoire spécifique des diabétiques5
Une des avancées les plus importantes tient à la prise de conscience de l’importance d’une maîtrise rigoureuse de la glycémie en pré-, per- et postopératoire. Celle-ci permet une diminution de la mortalité et de la morbidité – infections, complications neurologiques – opératoires. Une surveillance accrue des glycémies capillaires doit être mise en place dès la prémédication du patient et poursuivie de façon rapprochée pendant l’intervention et au cours des 24 premières heures. Une surveillance plus classique doit être mise en place tout au long de l’hospitalisation.
Résultats
Morbidité
Les principales complications rencontrées après pontage sont les saignements (20 % de patients transfusés et 2 % de reprise chirurgicale précoce), les infarctus (< 2 %), les bas débits postopératoires (5 %), les dysfonctions rénales (7 %), les complications neurologiques (5 %), les troubles du rythme supraventriculaires (20 à 40 %) et les infections du site opératoire (0,7 à 2,4 %).
Mortalité
La mortalité opératoire se situe entre 2 à 3 % chez les diabétiques sans autre comorbidité. Un risque de mortalité inférieur à 1 % ne peut être prédit que chez des patients de moins de 65 ans, sans altération de la fonction systolique ventriculaire gauche.
Survie à long terme6-7
À 5 ans, le taux de survie des patients diabétiques opérés de pontages est de 86,4 %, le taux de survie sans complication cardiovasculaire majeure est de 77,6 % (étude BARI 2D).
À 10 ans, le taux de survie des patients diabétiques opérés de pontages coronaires se situe autour de 60 % contre 78 % pour les patients non diabétiques (étude BARI).
Débats actuels et avancées récentes
Utilisation de deux greffons mammaires chez les diabétiques
L’utilisation de deux greffons mammaires internes chez les patients diabétiques doit être discutée au cas pas cas en fonction de l’évaluation de la balance bénéfice (perméabilité des greffons, survie à moyen terme) risque (infection et de mortalité opératoire). Il ne faut donc pas être dogmatique en ne considérant pas leur utilisation chez le diabétique comme devant être systématique ou contre-indiquée.
Pontages mammaires en Y
(figure 5)
La réalisation de revascularisation tout artériel avec greffons mammaires en Y connaît aujourd’hui un essor. De nombreuses équipes en parlent mais peu publient leurs résultats. Une étude récente montre de bons résultats par des montages de greffons mammaires internes en Y ou en T8. Ces techniques, qui consistent à revasculariser plusieurs artères avec un même greffon, peuvent apparaître séduisantes. Il n’en est pas moins vrai que la mise de tous les greffons sous la dépendance d’un seul n’est pas sans risque et peut apparaître comme étant moins sûre que les techniques classiques consistant à utiliser un greffon par artère.
Il est indispensable de garder à l’esprit ce qui a été démontré depuis longtemps, à savoir le caractère fondamental du pontage mammaire interne gauche sur IVA. Ce pontage ne doit pas être mis en péril pour revasculariser des artères pouvant apparaître accessoires car il conditionne la survie à long terme. L’autre point important est la nécessité impérieuse de rester dans les standards internationaux de mortalité opératoire, aujourd’hui très bas, en utilisant les techniques classiques, c’est-à-dire un ou deux greffons mammaires et un ou plusieurs greffons veineux ou un greffon radial.
Figure 5. Photographies peropératoires de montages mammaires en Y.
Intérêt et place des techniques de revascularisation à cœur battant9
Si les techniques de revascularisation à cœur battant ont connu un essor dans les années 1990, leurs résultats sont aujourd’hui remis en question. Ce sont essentiellement les résultats à moyen et à long termes (mortalité, infarctus, nécessité de nouvelle revascularisation, perméabilité des pontages) qui sont aujourd’hui reconnus comme étant moins bons après chirurgie à cœur battant. Ces techniques doivent toutefois rester un outil à maîtriser par les chirurgiens actuels dans un nombre limité de cas rigoureusement sélectionnés.
Angioplasties et pontages1,10,11
Les recommandations européennes de 2010 confirment la supériorité de la revascularisation chirurgicale sur la revascularisation par angioplastie en cas d’atteinte du tronc commun gauche, de statut tritronculaire ou bitronculaire avec participation de l’IVA proximale, en particulier chez les patients diabétiques. La supériorité de la chirurgie tient à une mortalité plus faible (ou équivalente pour de rares études récentes11) et un taux plus faible de revascularisations itératives. Ces données sont retrouvées dans la grande majorité des études comparant angioplastie et pontages lorsque l’on s’intéresse aux sous-groupes de diabétiques. Cependant, l’interprétation de statistiques effectuées sur de tels sous-groupes doit être particulièrement prudente, ces études n’ayant pas été initialement conçues pour répondre à de telles questions.
L’étude SYNTAX est l’étude confrontant au mieux revascularisation percutanée et chirurgie dans une population de coronariens sévères. La mortalité toutes causes à 3 ans est comparable entre les deux groupes (6,7 % pour les pontages vs 8,1 % pour l’angioplastie ; p = 0,13) mais les taux de revascularisations itératives et d’IDM sont significativement plus importants dans le groupe angioplastie. On notait également une surmortalité significative dans le bras angioplastie en cas de lésions tritronculaires ou de lésions coronaires complexes (évaluée selon le score Syntax > 22).
Conclusion
La prise en charge de la coronaropathie du diabétique reste un défi quelle que soit la technique de revascularisation, en raison des spécificités et la sévérité des lésions développées.
Malgré les avancées de la cardiologie interventionnelle et grâce aux progrès de la chirurgie cardiaque, la revascularisation myocardique chirurgicale par pontage reste, aujourd’hui, le traitement de référence de la maladie coronaire chronique notamment pour les patients tritronculaires.
Les avantages de la chirurgie sont liés à une mortalité opératoire équivalente à celle des angioplasties et surtout à une meilleure survie, en particulier à une meilleure survie sans revascularisation itérative.
Le geste fondamental de la chirurgie coronaire reste dans la majorité des cas le pontage mammaire interne gauche sur IVA dont le bénéfice en termes d’amélioration de la survie a été démontré.
Le taux de mortalité opératoire doit être situé entre 2 et 3 % en l’absence d’autres comorbidités.
Le contrôle strict de la glycémie en péri-opératoire est un élément de première importance ayant un réel impact sur la diminution du risque de survenue de complications.
L’amélioration des résultats passe, aujourd’hui, par une discussion collégiale au cas par cas par une heart team expérimentée conformément aux recommandations européennes de façon à choisir la meilleure stratégie pour chaque patient.
Quelle que soit la technique de revascularisation utilisée, le pronostic vital à long terme reste moins bon que dans la population non diabétique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :